Εξωσωματική Γονιμοποίηση
Πρόκληση Ωοθυλακιορρηξίας
Σε έναν φυσιολογικό κύκλο ένα μόνο ωοθυλάκιο ωριμάζει συνήθως και παράγει ένα ωάριο. Όμως για να αυξηθούν οι πιθανότητες επιτυχίας της εξωσωματικής χρειάζονται περισσότερα του ενός ωάρια. Για το λόγο αυτό χορηγούνται φάρμακα που βοηθούν την ωρίμανση όλων των ωοθυλακίων με αποτέλεσμα την παραγωγή περισσότερων ωαρίων.
Συνήθως το πρωτόκολλο που θα προκαλέσει την ανάπτυξη των ωοθυλακίων στην ασθενή προσαρμόζεται ανάλογα με την ηλικία και το ιστορικό της γυναίκας. Υπάρχουν δύο βασικά πρωτόκολλα πρόκλησης. Το πρωτόκολλο πρόκλησης με αγωνιστή GnRH (GnRH agonist protocol), που χωρίζεται σε επιμηκυμένο και σε βραχύ πρωτόκολλο πρόκλησης, και το πρωτόκολλο ανταγωνιστών, πιο πρόσφατο από τα άλλα δύο, μιας και κάνει χρήση νεότερων φαρμάκων που λέγονται GnRH–ανταγωνιστές (GnRH antagonist protocol).
Η καθημερινή χορήγηση γοναδοτροπινών δίνει τροφή στα ωοθυλάκια ώστε να αναπτυχθούν. Η ωρίμανση των ωοθυλακίων παρακολουθείται από τον ιατρό με υπερηχογραφικό έλεγχο και μέτρηση επιπέδων οιστραδιόλης στο αίμα. Οι δόσεις των χορηγούμενων φαρμάκων αναπροσαρμόζονται μετά από κάθε υπερηχογραφική και ορμονική εξέταση ώστε να επιτευχθεί το βέλτιστο αποτέλεσμα. Με τον τρόπο αυτό ελέγχεται η ανάπτυξη των ωοθυλακίων, καθορίζεται η χρονική στιγμή της ωοληψίας και αποφεύγεται η ωοθηκική υπερ-διέγερση. Τα πρωτόκολλα ωοθηκικής διέγερσης που χρησιμοποιήθηκαν στη συγκεκριμένη μελέτη αποτελούν καθιερωμένα πρωτόκολλα. Όταν η μέση διάμετρος τουλάχιστον δύο ωοθυλακίων είναι >18 mm και τα επίπεδα οιστραδιόλης ανεβασμένα τότε γίνεται ενδομυική έγχυση 10000 IU χοριακής γοναδοτροπίνης hCG.
Ωοληψία
Η ωοληψία πραγματοποιείται 34-36 ώρες μετά την χορήγηση της hCG. H hCG συμβάλλει στη ωρίμανση του ωαρίου και στη απελευθέρωσή του από τα έσω τοιχώματα του ωοθυλακίου. Η συλλογή των ωαρίων διενεργείται με τη βοήθεια της βελόνας που κατευθύνεται υπερηχογραφικά από οδηγό που είναι προσαρμοσμένος στην κολπική κεφαλή του υπερηχογράφου (Εικόνα 1). Η όλη διαδικασία ολοκληρώνεται συνήθως σε 10-30 λεπτά, κατά τη διάρκεια των οποίων η ασθενής βρίσκεται σε αναλγησία ή ελαφριά αναισθησία. Τα ωάρια που αναρροφήθηκαν τοποθετούνται σε ειδικά σωληνάκια, αμέσως μεταφέρονται στο εργαστήριο όπου εντοπίζονται, καταμετρούνται και τοποθετούνται σε ειδικό καλλιεργητικό υγρό του οποίου η θερμοκρασία και η χημική σύνθεση μοιάζει με το περιβάλλον μέσα στο σώμα (Εικόνα 2). Κατόπιν, τα ωάρια τοποθετούνται στον επωαστή για να ωριμάσουν έως τη στιγμή που θα γονιμοποιηθούν σε θερμοκρασία 37ο C και 5% CO2.
Την ημέρα της ωοληψίας, ο σύζυγος δίνει το σπέρμα σε ειδικό αποστειρωμένο δοχείο. Ενδείκνυται 3 έως 4 ημέρες αποχή πριν τη λήψη του. Το σπέρμα αξιολογείται ως προς την πυκνότητα και την κινητικότητα του και προετοιμάζεται για τη γονιμοποίηση.
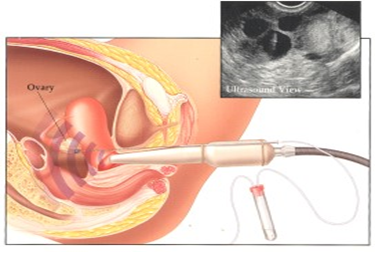
Εικόνα 1: Ωοληψία: η συλλογή των ωαρίων διενεργείται με τη βοήθεια της βελόνας που κατευθύνεται υπερηχογραφικά από οδηγό που είναι προσαρμοσμένος στην κολπική κεφαλή του υπερηχογράφου.

Εικόνα 2: Τα ωάρια που αναρροφήθηκαν εντοπίζονται, καταμετρούνται και τοποθετούνται σε ειδικό καλλιεργητικό υγρό του οποίου η θερμοκρασία και η χημική σύνθεση μοιάζει με το περιβάλλον μέσα στο σώμα.
Γονιμοποίηση
Τα ωάρια που συλλέχθηκαν καθαρίζονται από τα περιβάλλοντα κύτταρα και κρίνεται η ποιότητά τους λίγη ώρα πριν τη γονιμοποίηση. Η γονιμοποίηση μπορεί να γίνει με δύο κυρίως τρόπους, την κλασική γονιμοποίηση (IVF) και τη μικρογονιμοποίηση (ICSI).
Η εφαρμογή της κλασικής εξωσωματικής γονιμοποίησης (IVF) ενδείκνυται στις περιπτώσεις που η υπογονιμότητα οφείλεται σε απόφραξη ή έλλειψη των σαλπίγγων, ενδομητρίωση, ήπια ολιγοζωοσπερμία, δυσλειτουργία των ωοθηκών και άγνωστη αιτία (unexplained infertility). Μερικές ώρες μετά την ωοληψία, τα ωάρια τοποθετούνται μαζί με κατάλληλη συγκέντρωση επεξεργασμένου σπέρματος μέσα σε καλλιεργητικό υλικό, όπου επωάζονται για 18 ώρες περίπου. Η κλασική εξωσωματική γονιμοποίηση θεωρείται ως η λιγότερο παρεμβατική μέθοδος, καθώς το πιο “ικανό” σπερματοζωάριο είναι αυτό που θα γονιμοποιήσει το ωάριο.
Σε ορισμένες περιπτώσεις, τα σπερματοζωάρια αδυνατούν να γονιμοποιήσουν τα ωάρια με τη μέθοδο της κλασικής εξωσωματικής γονιμοποίησης. Το φαινόμενο αυτό παρατηρείται όταν οι παράμετροι του σπέρματος (αριθμός, κινητικότητα, μορφολογία) είναι κάτω των φυσιολογικών ορίων. Η μικρογονιμοποίηση (ICSI) είναι η μοναδική μέθοδος επιλογής σε αυτές τις περιπτώσεις. Κατά την μικρογονιμοποίηση ενίεται ένα σπερματοζωάριο, καλής μορφολογίας, με πολύ λεπτή ειδική πιπέττα έγχυσης κατευθείαν εντός του ωαρίου (Εικόνα 3). Αυτά τα ωάρια μεταφέρονται στον επωαστή και μετά από περίπου 18 ώρες ελέγχονται ώστε να διαπιστωθεί η γονιμοποίησή τους. Η διαδικασία προϋποθέτει τη χρήση εξειδικευμένου τεχνικού εξοπλισμού από έμπειρο εμβρυολόγο.
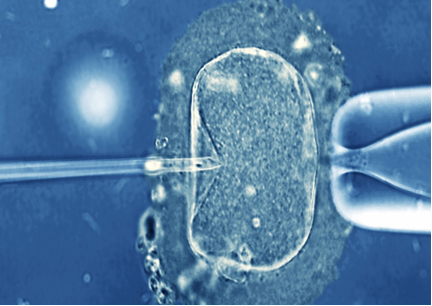
Εικόνα 3: Μικρογονιμοποίηση (ICSI): ένα σπερματοζωάριο, καλής μορφολογίας, επιλέγεται και ενίεται με πολύ λεπτή ειδική πιπέττα έγχυσης κατευθείαν εντός του ωαρίου.
Έλεγχος Γονιμοποίησης & Εμβρυική Ανάπτυξη
Την επόμενη μέρα της ωοληψίας (DAY 1), ελέγχονται τα ωάρια μικροσκοπικά αν γονιμοποιήθηκαν. Η επιτυχής γονιμοποίηση υποδηλώνεται με τη παρουσία δύο προπυρήνων, ένα μητρικής και έναν πατρικής προέλευσης, στο κυτταρόπλασμα του ωαρίου. Τα γονιμοποιημένα ωάρια μεταφέρονται σε φρέσκο καλλιεργητικό υλικό και καλλιεργούνται στον επωαστή μέχρι την ημέρα της εμβρυομεταφοράς.
Το επόμενο βήμα της ανάπτυξης των εμβρύων είναι η διαίρεσή τους σε βλαστομερίδια. Τα έμβρυα αξιολογούνται καθημερινά όσον αφορά τον αριθμό, το μέγεθος, το σχήμα των βλαστομεριδίων, την ύπαρξη ή όχι θραυσμάτων. Τη δεύτερη (DAY 2) και τρίτη μέρα (DAY 3) μετά την ωοληψία αποτελούνται συνήθως από 4 και 8 βλαστομερίδια αντίστοιχα. Τα έμβρυα μεταφέρονται στη γυναίκα τη δεύτερη ή τρίτη μέρα. Υπάρχουν όμως και περιπτώσεις όπου η καλλιέργεια των εμβρύων παρατείνεται έως την πέμπτη μέρα μετά την ωοληψία, που τα έμβρυα έχουν πάρει τη μορφή βλαστοκύστης (Εικόνα 4).
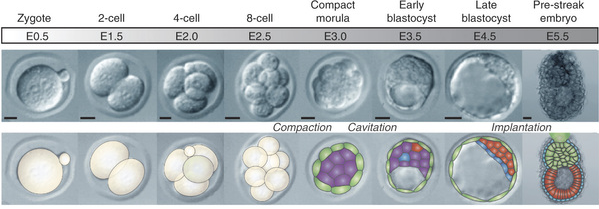
Εικόνα 4: Ανάπτυξη προεμφυτευτικών εμβρύων μετά την ωοληψία.
Εμβρυομεταφορά
Η διαδικασία της εμβρυομεταφοράς είναι ανώδυνη και γίνεται χωρίς αναλγησία ή αναισθησία. Ο αριθμός των εμβρύων που θα μεταφερθούν εξαρτάται από την ηλικία της γυναίκας και από τον αριθμό των προηγούμενων ανεπιτυχών εμβρυομεταφορών. Ο μέγιστος αριθμός εμβρύων που επιτρέπεται να μεταφερθούν είναι 2 στις γυναίκες μέχρι 35 ετών, 2 στις γυναίκες από 35 μέχρι 39 ετών στην πρώτη και δεύτερη προσπάθεια ενώ από την τρίτη προσπάθεια 3, 3 στις γυναίκες 40 ετών και 4 στις γυναίκες από 40 και πάνω.
Τα έμβρυα, μαζί με λίγο από το καλλιεργητικό τους υλικό, αναρροφώνται εντός ενός μαλακού καθετήρα εμβρυομεταφοράς που στη συνέχεια διαπερνά τον τράχηλο και με υπερηχογραφική καθοδήγηση τοποθετούνται στο ενδομήτριο κοντά στον πυθμένα της μήτρας (Εικόνα 5).
Ο καθετήρας μετά αφαιρείται και ελέγχεται για να επιβεβαιωθεί ότι όλα τα έμβρυα έχουν μεταφερθεί στη μήτρα. Η γυναίκα παραμένει συνήθως ξαπλωμένη για μια ώρα και στη συνέχεια μπορεί να επιστρέψει στο σπίτι της.
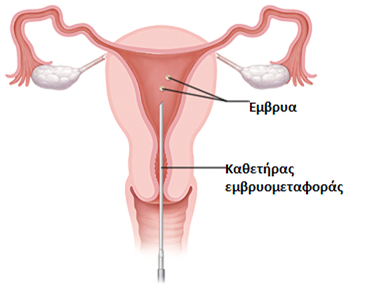
Εικόνα 5: Διαδικασία εμβρυομεταφοράς
Επιβεβαίωση κύησης
Η γυναίκα μετά την εμβρυομεταφορά συνεχίζει την αγωγή της με προγεστερόνη καθημερινά μέχρι και την ημέρα που θα υποβληθεί σε εξέταση κυήσεως στο αίμα. Το τεστ γίνεται 14 μέρες μετά την ωοληψία όπου επιβεβαιώνεται η βιοχημική κύηση. Εάν είναι θετικό, ακολουθεί και υπερηχογράφημα για να επιβεβαιωθεί η ύπαρξη σάκου ή σάκων κυήσεως και κατόπιν καρδιακών παλμών του εμβρύου. Αυτό γίνεται περίπου στην 6η εβδομάδα της κύησης (κλινική κύηση).
Κρυοσυντήρηση ωαρίων – εμβρύων
Η συνεχής πρόοδος στο χώρο της εξωσωματικής γονιμοποίησης, έχει συχνά σαν αποτέλεσμα να προκύπτει μεγάλος αριθμός καλής ποιότητας εμβρύων σε κάθε θεραπευτικό κύκλο. Από αυτά ο εμβρυολόγος θα επιλέξει “τα καλύτερα” για να μεταφερθούν στο σώμα της γυναίκας. Προκύπτει επομένως η ανάγκη κρυοσυντήρησης τον πλεοναζόντων εμβρύων που κρίνονται κατάλληλα για το σκοπό αυτό.
Αντίστοιχα, σε περιπτώσεις γυναικών που υποβάλλονται σε χημειοθεραπεία/ ακτινοθεραπεία πριν την τεκνοποίηση ή εμφανίζουν πρόωρη ωοθηκική ανεπάρκεια, σοβαρή ενδομητρίωση, ωοθηκικές κύστεις ή επιθυμούν να καθυστερήσουν τη μητρότητα, προκύπτει η ανάγκη κρυοσυντήρησης ωαρίων προκειμένου να διαφυλάξουν τη γονιμότητά τους.
Η κρυοσυντήρηση των ωαρίων/εμβρύων πραγματοποιείται με τη μέθοδο της υαλοποίησης (vitrification). Κατά την υαλοποίηση τα ωάρια/έμβρυα εκτίθενται σε μικρό όγκο κρυοπροστατευτικού υγρού, το οποίο τα προστατεύει από το stress που προκαλείται λόγω της ταχύτατης πτώσης της θερμοκρασίας έως τους -196°C. Κατόπιν, τα ωάρια/έμβρυα φυλάσσονται σε δοχεία υγρού αζώτου όπου μπορούν να παραμείνουν μέχρι να χρησιμοποιηθούν σε ένα μελλοντικό κύκλο.
Ενδομητρική σπερματέγχυση (IUI)
Η ενδομητρική σπερματέγχυση αποτελεί την πιο παλαιά και απλή μέθοδο υποβοηθούμενης αναπαραγωγής. Η εφαρμογή της ενδείκνυται σε γυναίκες με υγιείς και διαβατές σάλπιγγες. Απαραίτητη προϋπόθεση είναι οι παράμετροι του σπέρματος του συζύγου να βρίσκονται σε φυσιολογικά επίπεδα, σύμφωνα με τα κριτήρια του Παγκόσμιου Οργανισμού Υγείας (WHO). Η διαδικασία περιλαμβάνει τη συλλογή σπέρματος, το οποίο υποβάλλεται σε κατάλληλη επεξεργασία καθαρισμού και ενεργοποίησης στο εργαστήριο. Στη συνέχεια, το επεξεργασμένο δείγμα εναποτίθεται στη μήτρα της γυναίκας, με τη βοήθεια ενός λεπτού καθετήρα.
Πρόγραμμα δωρεάς ωαρίων
Ένας από τους παράγοντες που συμβάλλουν στην αύξηση των περιστατικών υπογονιμότητας στις μέρες μας, είναι η επιλογή των σύγχρονων ζευγαριών να δημιουργήσουν οικογένεια σε προχωρημένες ηλικίες. Δυστυχώς, αυτή η επιλογή, ειδικά για τις γυναίκες, οδηγεί σε μειωμένη ωοθηκική λειτουργία. Αυτό ωστόσο μπορεί να παρατηρηθεί και σε γυναίκες μικρότερης αναπαραγωγικής ηλικίας. Σε ζευγάρια όπου η γυναίκα παρουσιάζει πρώιμη έκπτωση της ωοθηκικής λειτουργίας της, πρώιμη εμμηνόπαυση, ή έχει αφαιρέσει τις ωοθήκες της, καθώς και ζευγάρια που έχουν πολλαπλές αποτυχίες εξωσωματικής, πολλαπλές αποβολές ανεξηγήτου αιτιολογίας, ή παράγουν κατ' επανάληψη έμβρυα πολύ κακής ποιότητας, θα πρέπει να συζητείται η δυνατότητα χρησιμοποίησης ωαρίων δότριας και η γονιμοποίηση τους με το σπέρμα του συζύγου.
Το πρόγραμμα δωρεάς ωαρίων λειτουργεί σύμφωνα με τις οδηγίες της ελληνικής νομοθεσίας και των ευρωπαϊκών διαταγμάτων. Αναλυτικά ιατρικά ιστορικά λαμβάνονται από όλες τις δότριες, οι οποίες ελέγχονται επίσης και για μεταδιδόμενα νοσήματα που περιλαμβάνουν τους ιούς της Ηπατίτιδας B και C, τον ιό της ανοσοανεπάρκειας HIV και τη σύφιλη (VDRL). Επιπλέον ελέγχονται ως προς την ομάδα αίματός τους, τον παράγοντα Rhesus, και την ύπαρξη στίγματος μεσογειακής αναιμίας. Τέλος, όλες οι δότριες ελέγχονται ως προς τον καρυότυπο και την κυστική ίνωση.
Η δωρεά ωαρίων είναι μία διαδικασία ανώνυμη κατά την οποία η δότρια προσφέρει τα ωάριά της στο ζευγάρι που τα χρειάζεται. Τα ωάρια αυτά γονιμοποιούνται με τα σπερματοζωάρια του συντρόφου/συζύγου της λήπτριας. Μετά τη γονιμοποίηση τα έμβρυα μεταφέρονται στη λήπτρια κατόπιν έγγραφης συναίνεσης και των δύο συντρόφων. Η χρήση δανεικών ωαρίων επιτρέπεται στην Ελλάδα εφόσον οι δότες παραμένουν ανώνυμα. Οι δότριες πρέπει να υπογράψουν την αντίστοιχη συναίνεση προκειμένου να υποβληθούν στη διαδικασία της ωοληψίας.
Δωρεά σπέρματος
Η δωρεά σπέρματος αποτελεί τη μόνη διέξοδο στις περιπτώσεις που οι σύγχρονες μέθοδοι αντιμετώπισης της ανδρικής υπογονιμότητας (Ενδομητρική σπερματέγχυση (IUI), μικρογονιμοποίηση (ICSI), testicular sperm extractiοn (TESE), microsurgical epididymal sperm aspiration ( MESA) )δε μπόρεσαν να δώσουν λύση στο πρόβλημα.
Οι δότες σπέρματος προέρχονται από πιστοποιημένη τράπεζα κρυοσυντηρημένων δειγμάτων τα οποία έχουν παραμείνει σε καραντίνα τουλάχιστον 6 μήνες, και έχουν ελεγχθεί για τα ακόλουθα:
- Ομάδα αίματος - Rhesus
- Σπερμοδιάγραμμα
- Χρωμοσωμικός έλεγχος (Καρυότυπος)
- Έλεγχος για μεσογειακή αναιμία τύπου α και β
- Έλεγχος για νωτιαία μυική ατροφία (SMA)
- Σεξουαλικώς μεταδιδόμενα νοσήματα (HIV I/II, HbsAg, anti-HCV, anti-HTLV, CMV, HSV I/II, RPR)
- Έλεγχος για κυστική ίνωση
Ακολουθεί η διαδικασία της σπερματέγχυσης ή της εξωσωματικής γονιμοποίησης κατόπιν έγγραφης συναίνεσης του ζευγαριού ότι επιθυμεί τη χρήση δότη σπέρματος.

